АЛЛЕРГОДЕРМАТОЗЫ
АЛЛЕРГИЧЕСКИЕ ДЕРМАТОЗЫ – большая группа распространенных воспалительных заболеваний кожи, в основе которых лежит гиперчувствительность различных видов к разнообразным внешним и внутренним факторам, обусловленная истинной и псевдоаллергией. К их числу относятся атопический дерматит, аллергический контактный дерматит, токсико-аллергический дерматит, себорейный дерматит, различные виды экзем, нейродермит ограниченный, почесуха и крапивница. Причиной аллергических реакций может быть практически любой пищевой продукт. Выделяют продукты с высокой, средней и слабой аллергизирующей активностью. Пищевая аллергия является ведущей у детей первых лет жизни. С возрастом она постепенно теряет свое доминирующее значение. Увеличивается значимость бытовых и пыльцевых аллергенов, причем характерно постепенное расширение спектра аллергенов. Пыльцевая аллергия обусловлена в основном повышением чувствительности к пыльце злаковых трав, имеет значение также пыльца деревьев и сорных трав. С 5-7 лет жизни начинает формироваться аллергия к шерсти животных. При аллергических заболеваниях кожи также встречается гиперчувствительность к бактериальным, грибковым, вакцинальным, лекарственным и производственным аллергенам. Некоторые неаллергенные факторы могут вызывать обострение аллегодерматоза – психоэмоциональные нагрузки, определенные метеоусловия, табачный дым, пищевые добавки. В быту человек также сталкивается с большим количеством потенциальных аллергенов: пластмассами, отделочными материалами, синтетической одеждой, косметикой, красками и лаками, репеллентами, моющими средствами. В последние годы большое значение приобретает экологическое неблагополучие окружающей среды (особенно вредные промышленные выбросы).
Контактный дерматит является острым или хроническим заболеванием, развивающимся в результате непосредственного воздействия на кожу химического вещества, чаще обусловлен производственными факторами. Внешние проявления заболевания и зуд возникают всегда в месте воздействия аллергена, в тяжелых только случаях процесс становится генерализованным. Гиперчувствительность к сильному аллергену развивается примерно через 7-10 дней после контакта, к слабому – через месяцы и годы. Это могут быть кремы и мази, красители для тканей, лекарственные средства для наружного применения, местные обезболивающие средства, дезинфицирующие вещества, растворители, кремы для обуви, цемент, машинные масла, тени для век, металлы, украшения, резиновые изделия, спички, пищевые консерванты. При однократном контакте болезнь длится от нескольких дней до нескольких недель, проходит без лечения при регулярных контактах – месяцы и годы (хроническая форма).
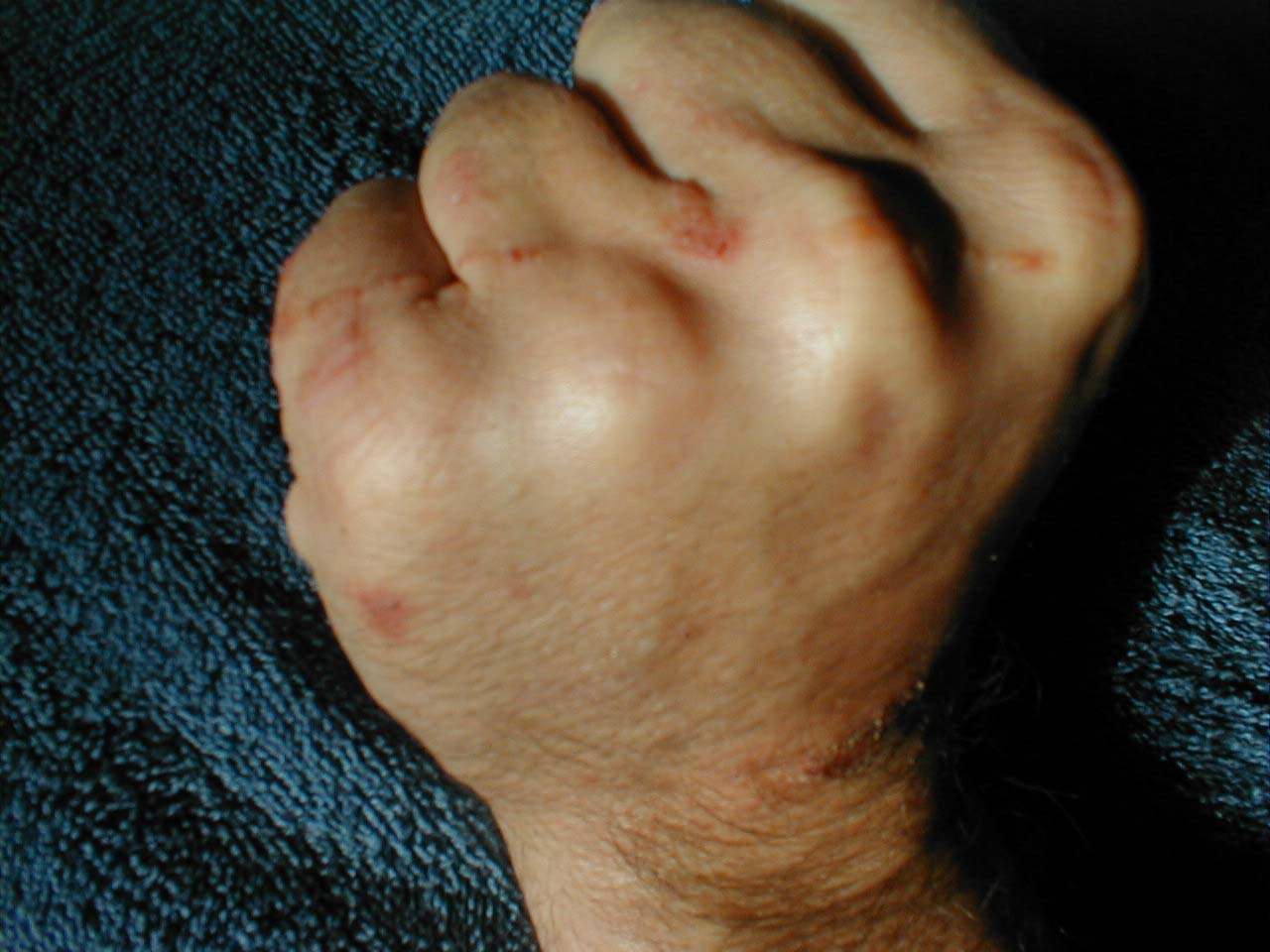
Детская почесуха (строфулюс) встречается в возрасте 1 года жизни, но может появиться и в 5-7 лет, является аллергическим заболеванием (пищевая, лекарственная аллергия), часто на фоне дисбактериоза кишечника и функциональных расстройств пищеварения. Проявляется узелковыми высыпаниями с мелкими пузырьками на их поверхности и волдырями с довольно сильным зудом. Почесуха взрослых обычно возникает вследствие интоксикации, заболеваний желудочно-кишечного тракта, эндокринных желез, в период беременности и проявляется узелково-пузырьковой или узловой сыпью. В случае хронической формы обострения возникают в весенне-летний и осенне-зимний периоды.
Ограниченный нейродермит проявляется одним или несколькими зудящими очагами уплотнения кожи. Он может тянуться десятилетиями, если с помощью лекарств не остановить расчесывание и растирание кожи.
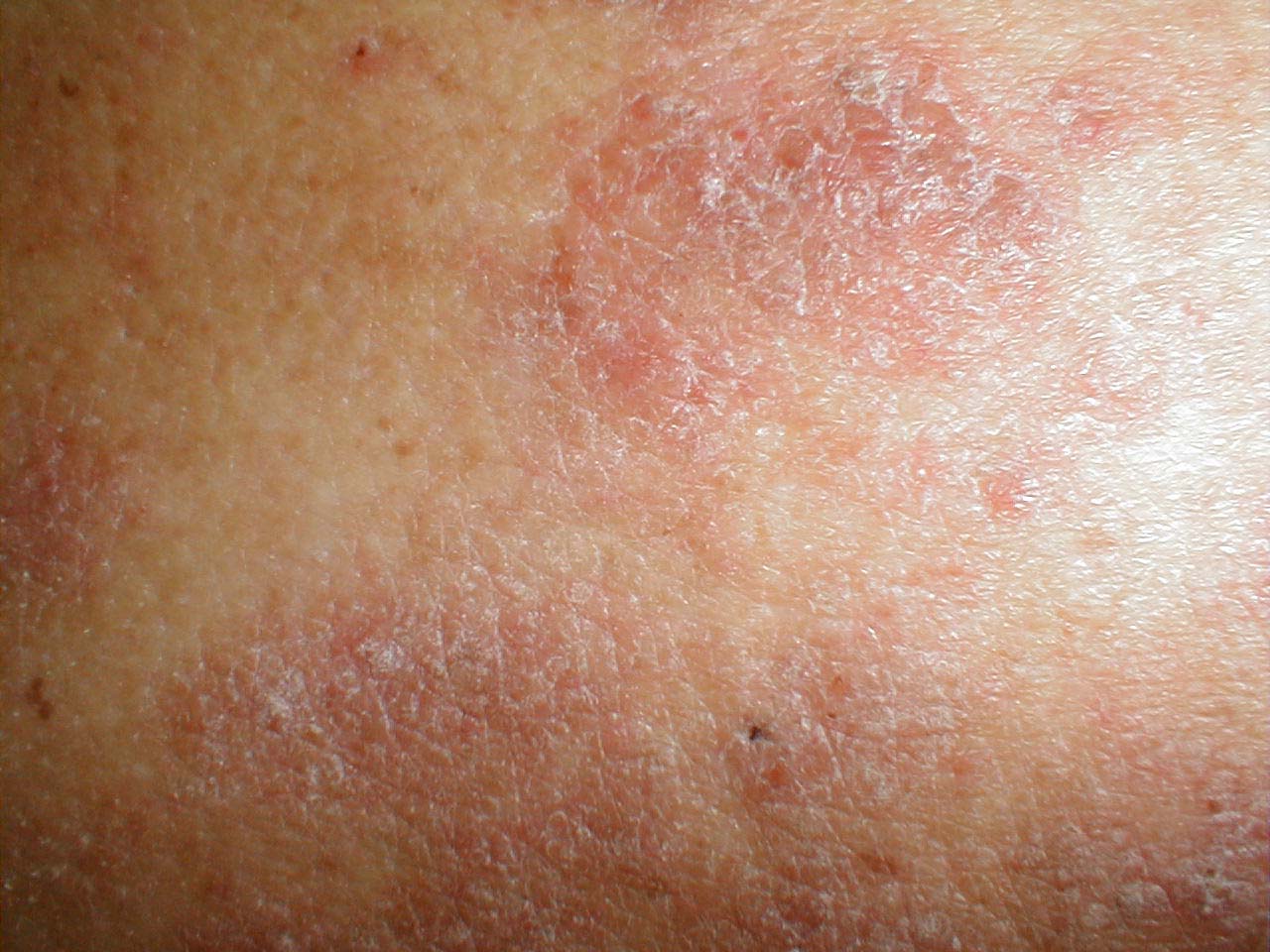
Зуд часто приступообразный, провоцируется одеванием, снятием косметики, трением одежды, усиливается в постели перед сном. От расчесывания кожи больной нередко получает наслаждение. Со временем расчесывание превращается в привычку независимо от наличия зуда. Болезнь с трудом поддается лечению. Больному часто напоминают о прекращении растирания и расчесывания кожи.
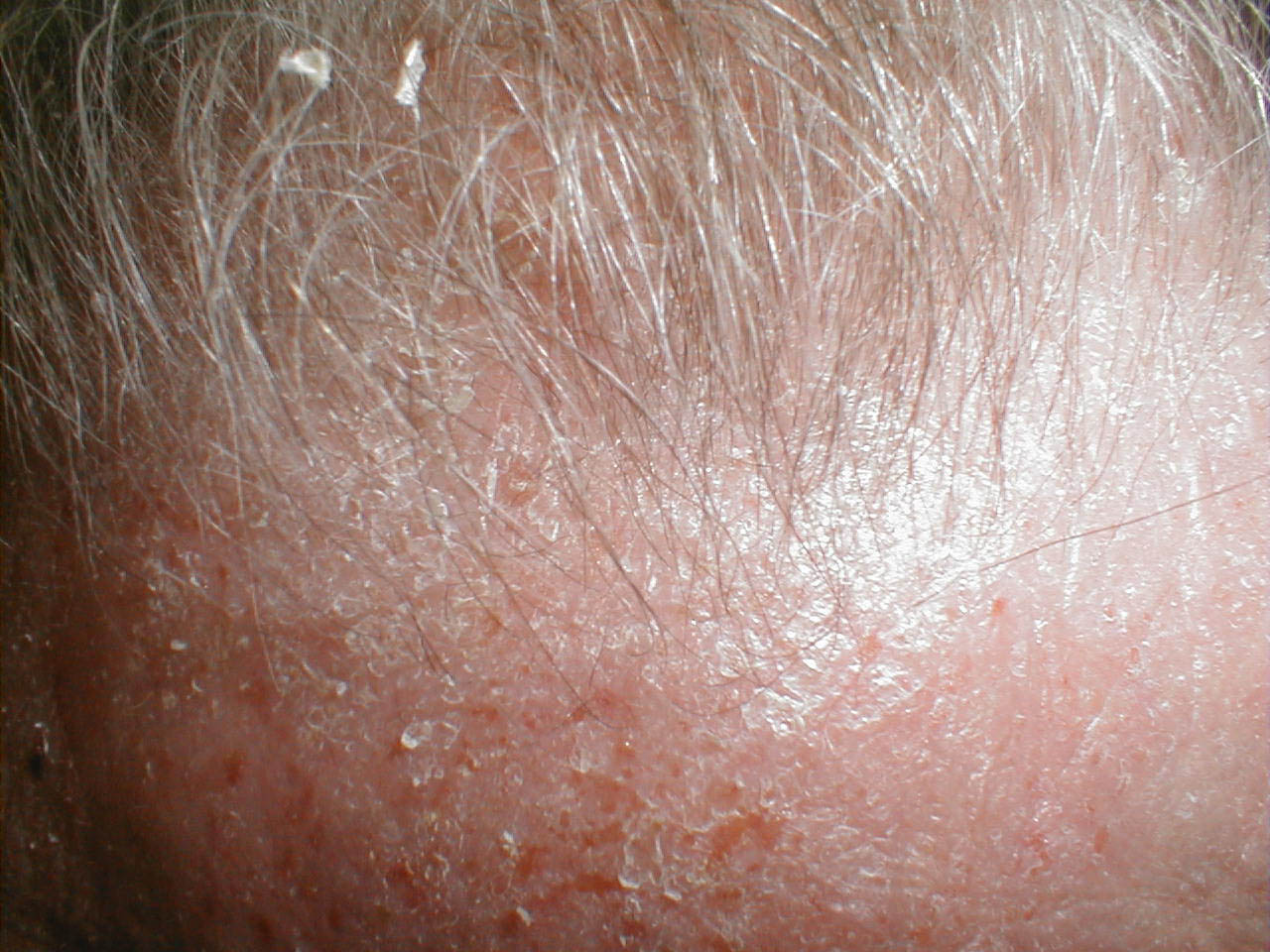
Себорейный дерматит (экзема) – широко распространенное хроническое заболевание кожи, богатой сальными железами (волосистая часть головы, лицо, кожные складки, верхняя часть спины и груди). Перхоть является легкой формой себорейного дерматита волосистой части головы.
Заболевание обычно возникает в первые месяцы жизни, следующий пик – период полового созревания, далее в возрасте от 20 до 50 лет и старше. Себорейным дерматитом страдает 2-5% населения. Большинство людей сталкиваются с ним тот или иной период своей жизни. Зимой состояние кожи обычно ухудшается, а зуд усиливается при потении. Нередко возникают трудности разграничения его с псориазом. Заболевание требует длительной поддерживающей терапии и специального ухода за кожей. Многим больным помогает ультрафиолет.
Монетовидная (микробная) экзема является хроническим аллергическим дерматозом с круглыми бляшками, похожими на монеты, и зудом. Возникает в юности и пожилом возрасте, обострения происходят осенью и зимой. С трудом поддается лечению.
Дисгидротическая экзема поражает кисти и стопы (в том числе боковые поверхности пальцев, ладоней и подошв).
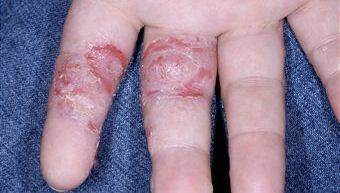
В основе заболевания лежат аллергия, эмоциональные перегрузки, жаркая и влажная погода. Протекает в острой или хронической формах. Проявляется множеством зудящих пузырьков, расположенных глубоко в коже, трещинами и шелушением. Страдают люди моложе 40 лет. Обострения длятся по нескольку недель.
Истинная экзема проявляется симметричными высыпаниями на туловище, конечностях, лице (покраснение, пузырьки, узелки, зоны мокнутия, корки, иногда гнойнички).
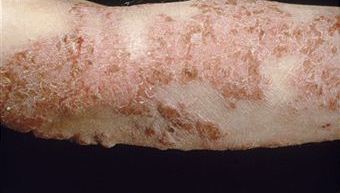
Болезнь протекает хронически с периодами улучшения и обострения. В основе заболевания лежат аллергия и психоэмоциональный стресс.
Сухая экзема возникает обычно в пожилом возрасте, обостряется зимой. Поражается преимущественно кожа голеней, предплечий, кистей. Проявляется умеренным покраснением, сухостью и шелушением. Обострению способствуют частое мытье горячей водой с мылом, чрезмерная сухость и температура воздуха в жилых помещениях во время отопительного сезона.
Роговая (мозолевидная, тилотическая) экзема поражает кожу ладоней и подошв (очаги покраснения и разрастания роговых масс с образованием омозолелостей).
Крапивница также является часто встречающимся аллергическим заболеванием кожи. Каждый 4-6 человек хотя бы один раз в жизни переносит эту болезнь. Крапивница может быть обусловлена не только аллергическими, но и физическими факторами (холод, солнечный свет, механическое давление и вибрация). Очень часто крапивницу обусловливают глистные заболевания. У 80-90% больных причина остается невыясненной. Болезнь проявляется появлением волдырей, а в тяжелых случаях – подъемом температуры, появлением охриплости, одышки, болей в суставах, отеком с увеличением лица или конечности.
Токсидермии чаще всего обусловлены лекарствами (антибиотики, сульфаниламиды, хинин, нестероидные противовоспалительные средства, противотуберкулезные препараты, мочегонные, противосудорожные, сахарпонижающие лекарства, снотворные, транквилизаторы, пероральные контрацептивы). Лекарственные токсидермии встречаются у 20% госпитализированных больных, на них приходится около 20% всех осложнений медикаментозной терапии. Часто они встречаются и в амбулаторной практике. Проявляются они чаще всего пятнисто-узелковой сыпью (как правило симметричной) и зудом, исчезающими после отмены вызвавшего их препарата.
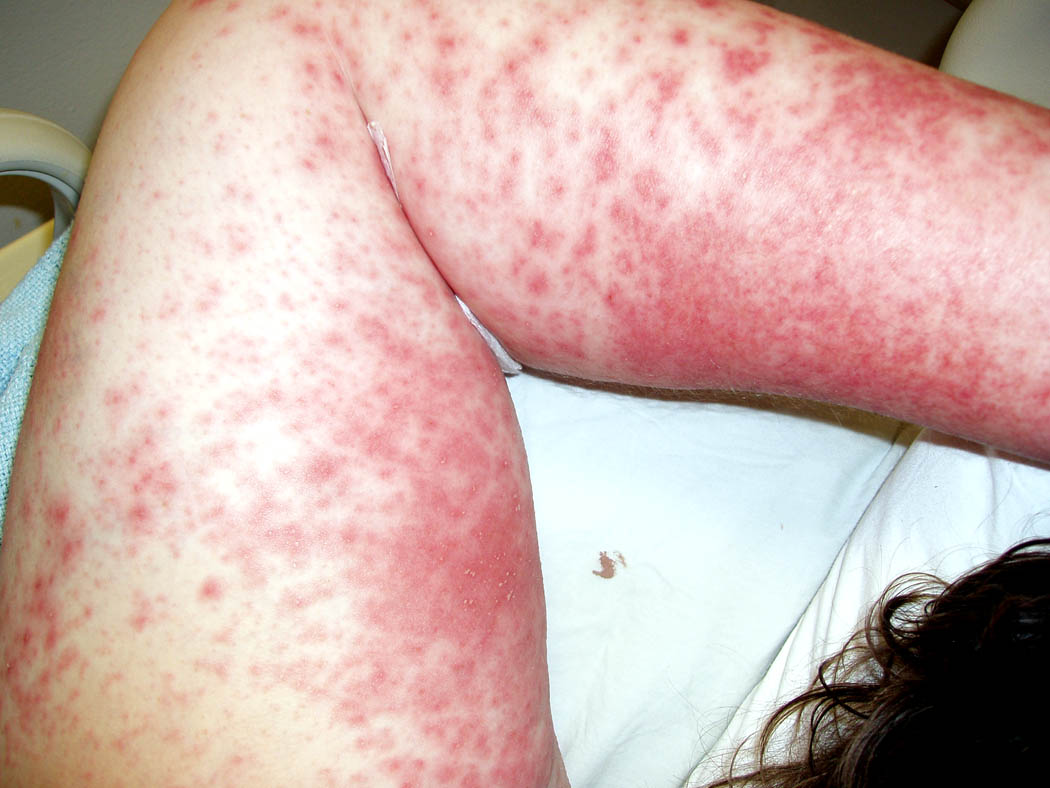
Возникают как при введении препарата внутривенно, внутримышечно, внутрь, так и при нанесении лекарства на кожу. Сыпь появляется в сроки от 2-3 до 9-20 суток от начала лечения. Иногда может развиться так называемая лекарственная болезнь, более тяжелая и позднее развивающаяся токсидермия (через 2-6 недель после начала лечения). Токсидермия может появляться как во время лечения, так и после его окончания. При повторном приеме вызвавшего токсидермию лекарства сыпь почти всегда возникает вновь. Повторно применять такое лекарство нельзя. Часто они имитируют многие другие кожные и инфекционные заболевания. Иногда токсидермии угрожают жизни пациентов. У таких больных часто возникают генерализованное покраснение кожного покрова, отек лица, языка, пузыри на коже и слизистых оболочках, кровоизлияния, отслойка кожи при прикосновении к ней, подъем температуры тела (часто выше 40 градусов по Цельсию), увеличение лимфатических узлов, боли в суставах, увеличение суставов, одышка, свистящее дыхание, снижение артериального давления). Больной всегда должен иметь при себе список противопоказанных ему лекарств (карточка в бумажнике или опознавательный браслет). Иногда токсидермии вызываются пищевыми продуктами (горох, бобы, чечевица) и пищевыми красителями, содержащимися в продуктах питания и лекарствах. После перенесенной токсидермии на месте бывших высыпаний могут длительно (недели и месяцы) оставаться гипо- или гиперпигментированные пятна.
Атопический дерматит - это обусловленное многими причинами хронически- рецидивирующее заболевание с генетической предрасположенностью к аллергии и возрастной стадийностью, начинающееся в раннем детском возрасте, имеющее сезонное течение и характерные иммунологические нарушения, проявляющееся признаками экзем или нейродермита (см. выше).
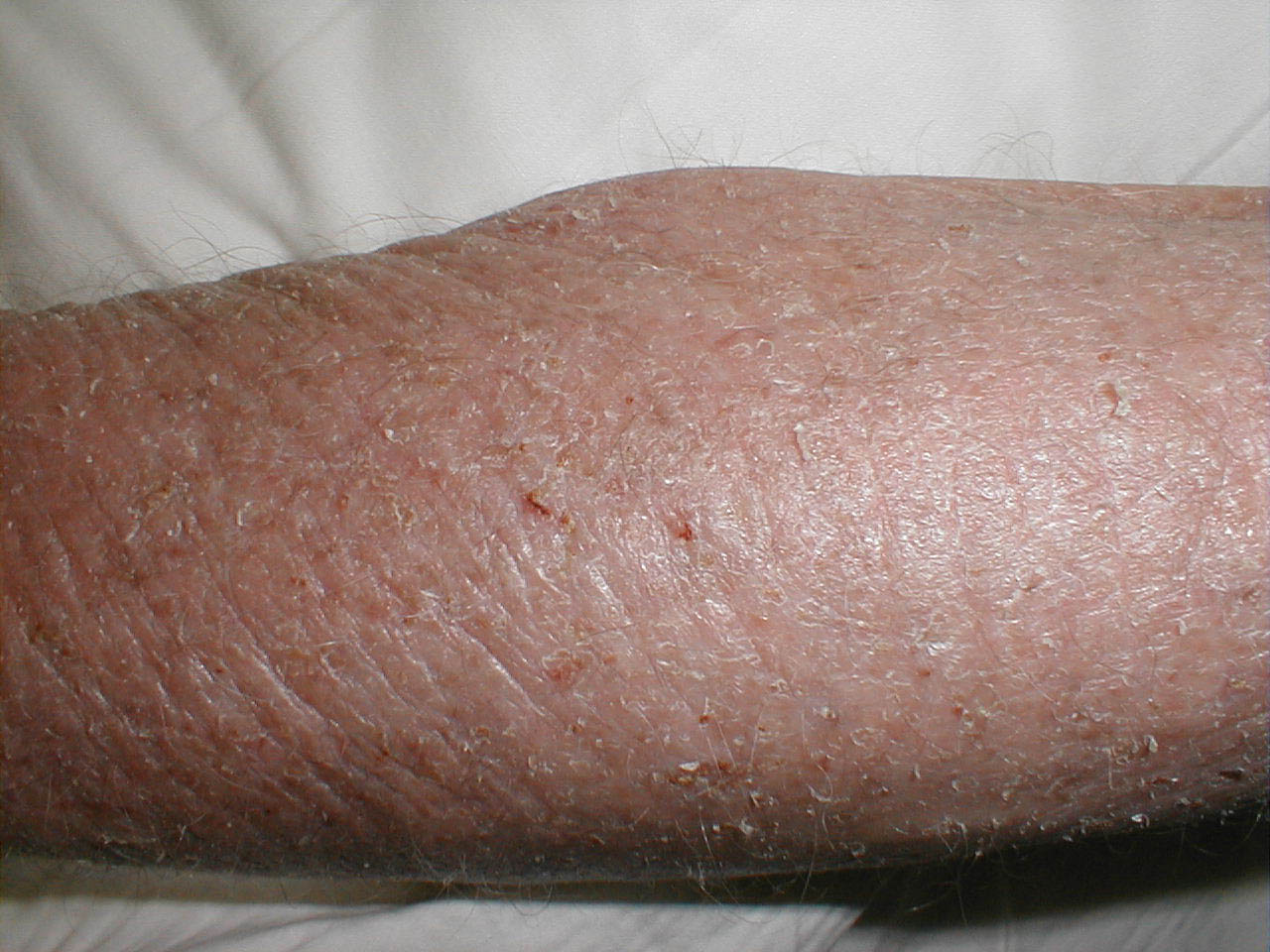
В основе заболевания лежит атопия - нефизиологическая реакция организма на физиологические стимулы при недостаточности иммунной системы и барьерных функций кожи и слизистых, проявляющаяся при действии специфических аллергенов и многочисленных неспецифических факторов окружающей среды с тенденцией к расширению их спектра. Факторы риска -это внутренние и внешние причины и условия, увеличивающие вероятность развития заболевания, его неблагоприятного течения или исхода. К неспецифическим факторам повышенного риска развития атопического дерматита относятся токсикозы беременности, внутриутробная гипоксия и родовые травмы, дефекты вскармливания на первом году жизни, частые острые воспалительные заболевания дыхательного тракта, затяжные роды, повышенная масса тела при рождении, раннее введение в прикорм фруктов и овощей, возраст матери более 30 лет. Патология желудочно-кишечного тракта и желчевыводящей системы, выявляемая у большинства больных атопическим дерматитом, способствует увеличению проницаемости кишечника для аллергенов. Аллергическая реактивность в значительной мере определяется наследственными особенностями организма.
В настоящее время атопический дерматит относят к так называемым мультифакториальным заболеваниям. Наличие атопии у родственников по данным различных авторов установлено у 40- 64% больных, причём аллергия чаще развивается у детей с положительным двусторонним семейным анамнезом по аллергии и достоверно чаще по линии матери, чем по линии отца или ближайших родственников. Однако наследственная предрасположенность как таковая не может служить причиной атопического дерматита. Генетические факторы являются предрасполагающими, расцениваются как патологическая настроенность к заболеванию. Генетические особенности иммунологических, нейровегетативных и обменных функций у больных атопией определяют готовность к возникновению аллергических реакций и заболеваний. Для того, чтобы эта готовность проявилась, необходимо действие благоприятствующих факторов внешней и внутренней среды. В настоящее время продолжается поиск конкретных иммунологических механизмов возникновения и развития атопического дерматита. В основе атопии лежит I тип аллергических реакций. Большинство исследователей выявляет гиперпродукцию иммуноглобулина Е при атопическом дерматите у взрослых и детей. Высокое содержание иммуноглобулина Е у больных атопическим дерматитом обнаружено не только в сыворотке крови, но и в коже больных. При этом заболевании выявляются и другие дефекты иммунитета. Нарушения иммунитета при атопии первичны, являются составной частью характерного аллергического типа реактивности и обусловлены генетическими факторами. Неспособность иммунной системы удалить аллерген до развития повреждений, незаконченность иммунной реакции и использование для удаления аллергена воспаления - характерные особенности данного типа реактивности. Некоторые специалисты расценивают аллергический ответ даже как "враждебную реакцию” и "просчёт" иммунного процесса. Кроме иммунной системы в регуляции реакции на аллерген участвует целый комплекс факторов нервной, эндокринной и гуморальной систем организма. В настоящее время, помимо того, известен и неиммунный механизм. В основе психогенных псевдоаллергических реакций лежат биохимические закономерности эмоционального стресса. Нервная система является главным регулятором реакций организма, определяет взаимодействие всех остальных систем и органов, обеспечивает сохранность обменных процессов, взаимодействие с окружающей средой. Нервная система контролирует состояние иммунной системы, через которую реализуется воздействие аллергенов на организм. С другой стороны, аллергизация организма приводит всю нервную систему в состояние возбуждения и повышенной реактивности, то есть стресса. Психотравмирующие ситуации, провоцирующие рецидивы заболевания, выявляются у 30-84% больных атопическим дерматитом. Психические травмы и конфликтные ситуации становятся непосредственной причиной возникновения или обострения кожного процесса. Нервно-психические расстройства пограничного регистра встречаются у 84-95% страдающих аллергодерматозами. Атопический дерматит может быть отнесён к психосоматическим заболеваниям. Нарушения вегетативной регуляции приводят к развитию синдрома вегето-сосудистой дистонии. Вегетативная нервная система играет модулирующую роль в процессах иммуногенеза и аллергии.
